A csendes járvány a gazdagokat sem kíméli
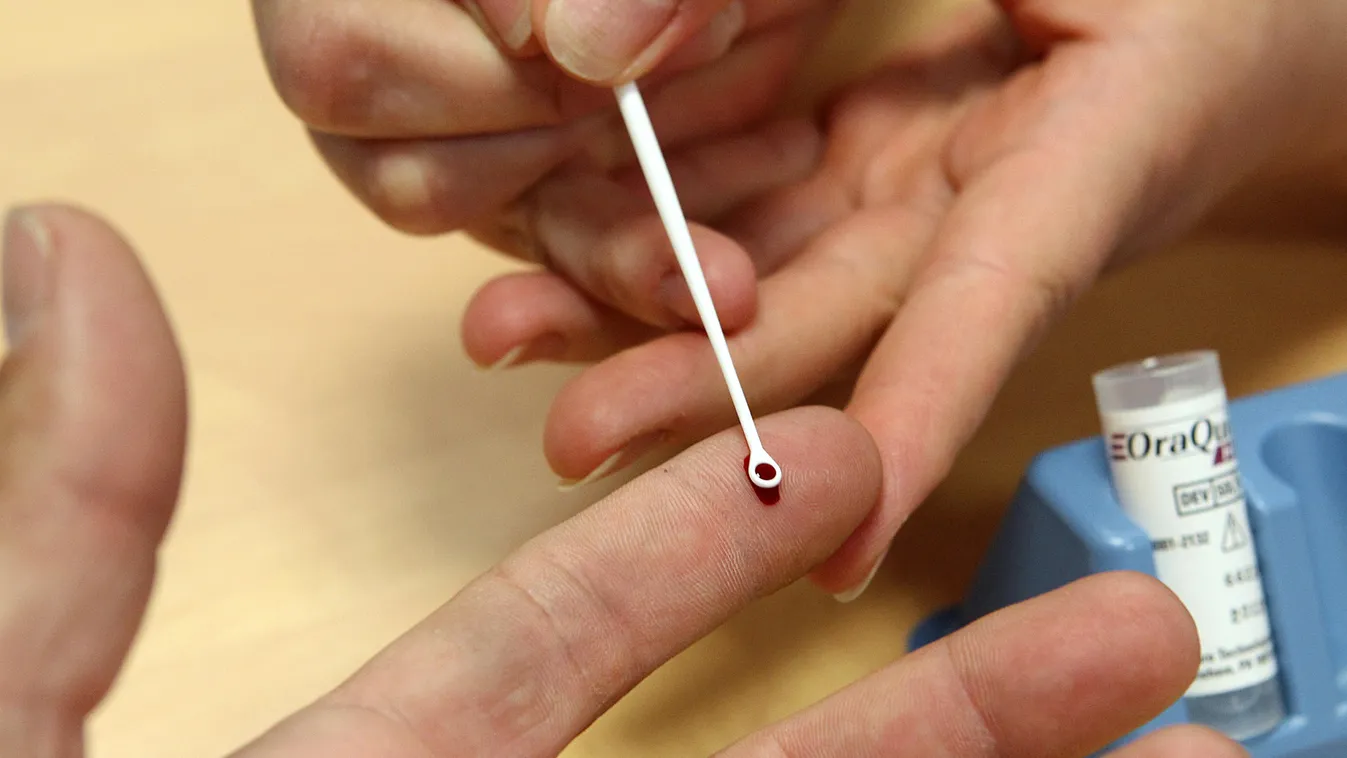

A mindenki számára ismert HIV árnyékában egy másik, nem kevésbé alattomos és gyilkos kór is terjed a világban. A vírusos májgyulladás – a „csendes járvány”, ahogy az epidemiológusok nevezik – valójában lényegesen több áldozatot szed, mint a HIV: a krónikus májbetegséget okozó B- és C-típusú májgyulladás- (hepatitisz-) vírusokkal több mint 400 millióan élnek a világon, míg a HIV-fertőzöttek számát összesen 34 millióra becsülték az évtized elején. A C-típusú hepatitisz-vírussal (HCV) való találkozás különösen veszedelmes, ugyanis ez a fertőzés az esetek mintegy 70 százalékában idültté válik, és a máj éveken át elhúzódó, lassú pusztulását idézi elő.
A HCV-vel való fertőződés egyetlen elismert módja az, ha a vírusok egy fertőzött egyed véréből közvetlenül egy másik egyed vérébe kerülnek. Hétköznapi érintkezés útján – érintéssel, vagy akár öleléssel, csókkal, egy fedél alatt élők között közös evőeszközök használatával – a betegséget nem lehet elkapni. Az általános szakmai vélekedés szerint a stabil partnerrel való, konvencionális heteroszexuális együttlét sem jelent fokozott fertőzési kockázatot, míg a szexuális partnerek sűrű váltogatása, illetve az esetlegesen nyálkahártyasérüléseket okozó, pl. anális érintkezés fokozhatja az átadás esélyét.
Mivel a HCV-t – szemben a viszonylag régóta ismert A- és B-típusú májgyulladás-vírusokkal – csupán 1990-ben fedezték fel, a C-vírus az 1990-es évek előtt leginkább fertőzött vérkészítményekkel és átültetett szervekkel terjedt. A HCV-re specifikus teszt híján átlagosan minden 200 vérkészítményből 1-ben ott lappangott a gyilkos kórokozó, és – tragikus módon – rengeteg vérátömlesztésre, illetve szervátültetésre szoruló beteg fertőződött meg vele az orvosi kezelés során.
Miután a nyugati világ országai – Kanada már 1990-ben, az USA és az európai országok, így Magyarország is 1992-ben – bevezették a donorok kötelező HCV-szűrését, a vérkészítményekkel való fertőződés kockázata 1:200-ról 1:10 000 és 1:10 000 000 közé csökkent. (Nullára csak azért nem, mert ha a donor közvetlenül a véradás előtt fertőződött, a tesztek még negatívnak mutathatják.) Ezzel együtt továbbra is akadnak országok – például a világ legmagasabb HCV-fertőzési rátájával sújtott Egyiptom –, ahol az egészségügyi intézményekben uralkodó elégtelen higiénés viszonyok miatt (pl. többször használatos, de nem elég alaposan sterilizált orvosi eszközök útján) változatlanul gyakoriak a kórházi vagy fogászati kezelés kapcsán elszenvedett HCV-fertőzések.
A májgyulladás-vírusok jellemzői
Noha a hepatitiszt okozó vírusok közös vonása, hogy a májat támadják, a ma ismert öt hepatitisz-víruscsalád – a HCV 1990-es felfedezése óta két további, D és E típust is leírtak – a vírusrészecskék szerkezete, fertőzésük módja, és legfőképp az általuk keltett betegség lefolyása alapján teljesen eltérő sajátságokat mutat. A D és E típusok közegészségügyi jelentősége viszonylag csekélyebb, ezért ezekre e helyütt nem térünk ki. Az A, B és C típusok közül az A-vírus sosem okoz krónikus betegséget, s bár a heveny májgyulladás is nagyon kellemetlen tünetekkel jár, melyekből a teljes felépülés esetenként 6-12 hónapig is elhúzódhat, a betegség mégis maradandó károsodás nélkül megúszható.
A HBV már veszedelmesebb ellenfél, mivel az általa okozott gyulladás az esetek 5-10 százalékában krónikussá válik, azonban ellene legalább hatékony és élethosszig tartó védettséget nyújtó oltás áll a rendelkezésünkre. A legalattomosabb a C-vírus, mert a vele való fertőződés gyakran nem tetőzik klinikailag nyilvánvaló májgyulladásban, viszont a vírus bejutását követően az esetek több mint 80 százalékában csendes küzdelem kezdődik a kórokozó és a máj között. Az akár évtizedekig is elhúzódó, lassú párviadal során a máj működő állománya fokozatosan elpusztul, helyét hegszerű kötőszövet veszi át. A folyamat betetőzéseképpen májzsugor, májelégtelenség alakulhat ki, amely önmagában is életveszélyes állapot, ráadásul kedvező feltételeket biztosít a halálos májdaganat kifejlődéséhez. A HCV ellen nincs oltásunk – a vírus jellegéből fakadóan egyhamar nem is lesz –, és a fertőzés kezelésére használt gyógyszerkombináció a jelentős mellékhatások mellett is csak a betegek 50-80 százalékában hatékony.
Bárhol a világon kockázatot jelent továbbá a potenciálisan vérrel szennyezett pipere-eszközök – pl. borotva, körömolló, fogkefe – közös használata, illetve az ellenőrizetlen körülmények között működő tetováló szalonok látogatása (az 1980-as években rengetegen fertőződtek meg illegális tetováló műhelyekben). Ezen felül, specifikusan az egészségügyi dolgozók körében, a tűszúrásos-karcolásos munkaköri balesetek is terjeszthetik a vírust.
Mára azonban a világ nagy részén az új HCV-megbetegedések túlnyomó többségét az intravénás droghasználók körében észlelik. Körükben a vírus terjedése egyértelműen a közös tűhasználatnak tulajdonítható. Az Egészségügyi Világszervezet (WHO), valamint az ENSZ kábítószerekkel és bűnözéssel foglalkozó szervezete, az UNODC (United Nations Office on Drugs and Crime) szerint a világ 148 országában mintegy 16 millióan használnak befecskendezett drogokat, s közöttük akár 10 millió is lehet a HCV-vel fertőzöttek száma.
A legtöbb országban az intravénás droghasználók körében 50 százalék fölötti a HCV előfordulása, de ez az arány 25 országban 60 és 80 százalék közötti, 12 országban pedig a 80 százalékot is meghaladja. A világ legnépesebb intravénás droghasználó populációi Kínában, az Orosz Föderációban és az Egyesült Államokban élnek, s a HCV-fertőzött droghasználók aránya mindhárom országban megközelíti vagy meghaladja a 70 százalékot. S mivel a HIV is ugyanebben a népességben terjed leginkább, immár a HIV-vel és májgyulladás-vírussal együttesen fertőzöttek is népegészségügyileg jelentős betegtömeget képviselnek.
Az UNODC által utoljára 2011-ben kiadott, a 2000-es évtized második felének adataira alapozó összefoglaló kiadvány, amely a világ drogtermelésének, -kereskedelmének és -használatának legtöbb aspektusát áttekinti, részletesen ismerteti a HBV- és HCV-fertőzött intravénás droghasználók arányát a világ egyes országaiban. Ha ebből a táblázatból külön kiemeljük az Európai Unió államait, két sajátosság azonnal szembetűnik. Az egyik a hatalmas szórás az egyes országok között: míg Finnországban mindössze 1, addig Litvániában 95 százalék a HCV elterjedtsége az injekciós droghasználók körében.

Ami azonban ennél is meglepőbb, hogy a HCV-átfertőzöttség aránya mennyire függetlenül alakul az államok gazdasági teljesítményétől és általános jóléti szintjétől. A leggazdagabbak között számon tartott Luxemburg és Hollandia például közvetlenül Litvánia után a lista élén szerepel, messze megelőzve nemcsak a szerencsésen a sor végén álló Magyarországot, de kisebb mértékben Romániát, Bulgáriát és Lettországot is. A vírusnak ez a jólétre való érzéketlensége komoly figyelmeztetés a nyugati világ döntéshozóinak: a HCV-járvány nem Ebola, ami valahol a világ messzi és elmaradott tájain pusztít, és ha vigyázunk, elszigetelhetjük magunkat tőle, hanem olyan kór, amely a leggazdagabb országok drogfüggőit is tizedeli.
A probléma nagyságrendjét érzékelve a WHO 2012-ben külön irányelvet adott ki a droghasználók között terjedő vírusos hepatitisz megfékezésére. A világszervezet öt pontban foglalta össze a szakértők által megfogalmazott ajánlásokat. Az első két pontban azt javasolják, hogy az intravénás droghasználók számára minden ország kínálja fel a gyors hepatitisz B-ellenes vakcináció lehetőségét, és minden lehetséges eszközzel ösztönözze őket az oltási folyamat végigvitelére (a hatékony, élethosszig tartó védelemhez összesen három oltásra van szükség; a gyorsított protokollban az oltás emelt dózisokkal történik, és az ismétléseket a 7. és 21. napon adják be).
A harmadik pontban a tűcsere-programok jelentőségét emelik ki, és javasolják, hogy ezek keretében ún. alacsony holttérfogatú fecskendőket biztosítsanak a droghasználók részére. Ezekben a tű a fecskendővel egybe van építve oly módon, hogy teljes kiürítés után csak mintegy századannyi vér marad benne, mint a hagyományos fecskendőkben, így közös fecskendőhasználat esetén is csökken bármilyen vérrel terjedő betegség átadásának valószínűsége.
A WHO-ajánlás harmadik pontjának fényében – amint erre hazai szakemberek az elmúlt években újra és újra rámutattak – bármely szakpolitikai törekvés, amely a tűcsere-programok leépítésére irányul, nemcsak humanitárius, de közegészségügyi és gazdasági szempontból is súlyosan elhibázott, hiszen a krónikus vírusfertőzött betegek kezelése lényegesen nagyobb terhet ró az egészségügyre, mint a tűcsere-programok költsége.
Végül a WHO-ajánlás negyedik és ötödik pontja a beavatkozás lehetőségeire kitérve megkérdőjelezi az ún. pszichoszociális beavatkozás – pl. oktatás, tájékoztatás, önsegítő csoportterápia, kognitív viselkedésterápia – hatékonyságát a vírusterjedés megelőzésében, és ezzel szemben a társak általi beavatkozás fontosságát emeli ki. A WHO álláspontja szerint a droghasználók viselkedését sokkal jobb eséllyel befolyásolják barátaik, partnereik, mint az erre kirendelt egészségügyi dolgozók.












