A vérplazma segíthet a koronavírusos betegeken
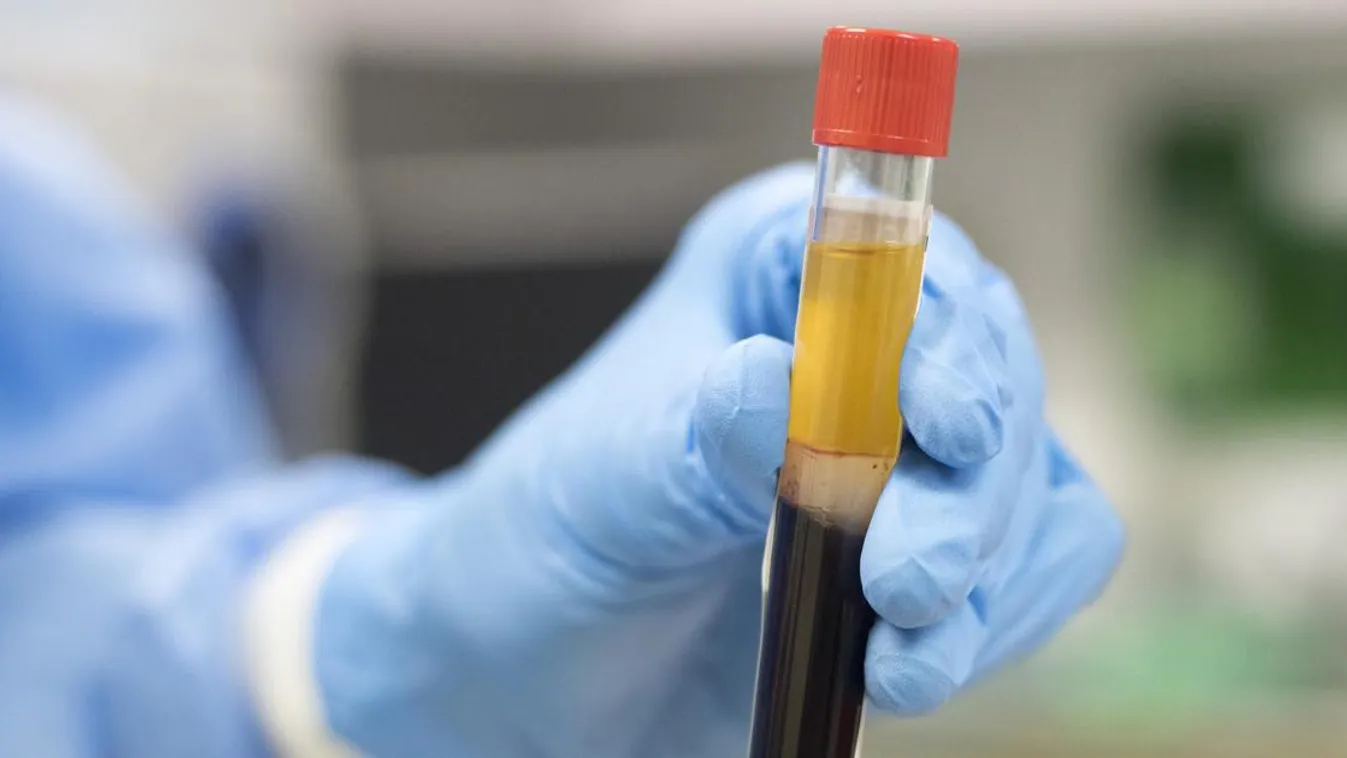

Az orvosok először az 1900-as évek elején próbálták meg vérplazmával gyógyítani a súlyos állapotban lévő fertőzötteket. A módszert a diftéria vagy más néven torokgyík, az 1918-as évi spanyol nátha-járvány, de később a kanyaró és az Ebola elleni küzdelemben is alkalmazták már a történelem során.
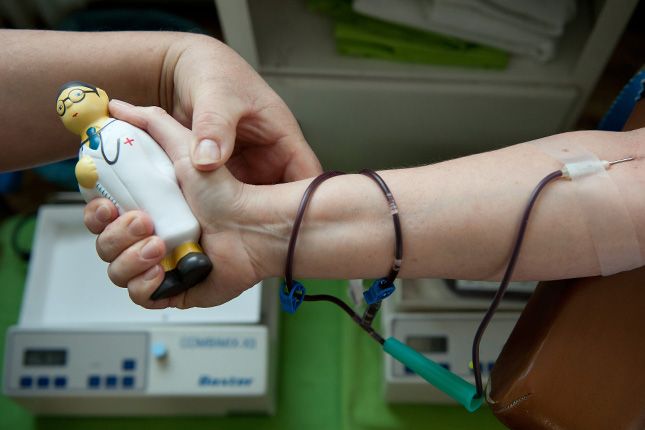
1934-ben egy pennsylvaniai, kizárólag fiúknak fenntartott, magánkézben lévő bentlakásos iskolában dolgozó orvos egyedülálló módszert próbált ki egy potenciálisan halálossá válható kanyarókitörés megakadályozására
– írja a History.com történelmi online portál. – Dr. J. Roswell Gallagher vérplazmát vett egy olyan hallgatótól, aki a közelmúltban gyógyult meg súlyos kanyarófertőzésből, amit 62 olyan társa kaphatott meg, akiknél nagy volt annak a veszélye, hogy elkapják a betegséget.
A több mint hatvan fiúból végül csak hárman kapták el a vírus által okozott, veszélyes megbetegedést, és valamennyien enyhe tünetekkel vészelték át a fertőzést. Dr. J. Roswell Gallagher módszere bár viszonylag újszerűnek számított, mégsem volt újdonság a tudományban.
Az első alkalommal kiosztott fiziológiai és orvostudományi Nobel-díjat 1901-ben ítélte oda a Nobel-díj Bizottság Emil Adolf von Behring német bakteriológus-immunológusnak, aki életmentő munkát végzett a korabeli vezető haláloknak számító diftéria elleni szérumterápia kidolgozásával.

A szérumterápiával végzett munkájáért, különös tekintettel annak diftéria elleni felhasználására, amivel új utat nyitott az orvostudomány területén és új, győzedelmes fegyvert helyezett az orvosok kezébe a betegség és halál ellen
– állt a „gyermekek megmentője" korabeli méltatásában.
Behring munkája a diftéria és a tetanusz gyógyítására irányult. Olyan szérumot igyekezett kifejleszteni, amely hatástalanítani tudja a betegségek kórokozóit.

A „diftéria-antitoxin" néven is ismert úttörő kezelés során a fertőtlenítőszerekkel legyengített kórokozókat különböző állatokba injekciózták,
majd miután kialakultak az ellenanyagok, a vérükből készített szérumot virulens baktériumokkal megfertőzött állatoknak adták be. A módszer sikeresnek bizonyult, így miután 1890-ben befejezték az állatkísérleteket, a következő évben elkezdték a klinikai vizsgálatokat. Az ezt követő években kifejlesztették a szérum antitoxin-tartalmának pontos mérését, és hamarosan kezdtek elhallgatni a kezdeti kritikus hangok is.
Az antitoxin forgalmazását 1894-ben kezdték meg.
És bár Behring széruma csak rövid ideig védett a fertőzéssel szemben, 1901-ben elkezdte a diftéria elleni védőoltás kifejlesztését, amiben legyengített toxint injekciózott a szervezetbe, ami kiváltotta az antitestek képződését.
Egy vakcina aktív immunizálásnak minősül, míg a vérplazma beadása passzív immunizálásnak. A vérplazma ugyanis másképp lép kölcsönhatásba az immunrendszerrel, mint egy védőoltás. Míg utóbbi segítségével az immunrendszerünk aktívan elő tudja állítani a saját ellenanyagait, addig előbbi nem hoz létre saját antitesteket, hanem „kölcsönveszi" azokat valaki mástól.
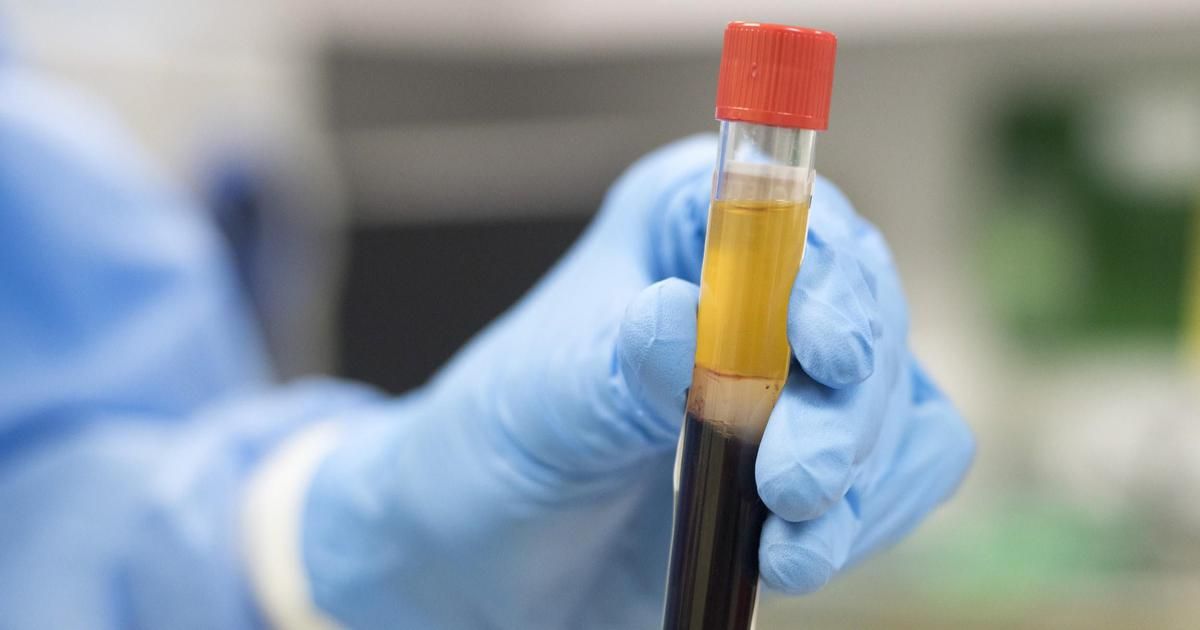
A vakcinával ellentétben az immunitás nem lehet hosszú távú, de a „kölcsönzött antitestek" jelentősen növelhetik a gyógyulás esélyét.
Behring széruma sem volt más, mint a vérplazmabeadás módszerének az egyik legkorábbi példája.
A lábadozó vagy felgyógyult betegek vérplazmáját a történelem során többször használták olyan fertőző betegségek kezelésére, ahol nem volt már terápiás lehetőség
– mutatott rá Warner Greene, a Gladstone Intézetek HIV-betegek Gyógyítási Kutatóközpontjának igazgatója. – A vérplazmában ott van az az antitest, ami segíthet a gyógyulásban.
Hozzátette: a plazma a vér nem alakos elemeinek összessége, tehát vérsejtek nincsenek benne, és az immunsejteket sem tartalmazza, csak az immunoglobulin típusú antitesteket; ezek az antitestek pedig hozzájárulhatnak egy-egy vírus semlegesítéséhez.
Nem véletlen, hogy az új koronavírus-járvány idején újra szóba került ez a módszer,
mint egy potenciális kezelési lehetőség. Egyelőre azonban vannak még kérdőjelek körülötte.
Miután 1895-ben Behring szérumát világszerte használták a diftéria kezelésére, az orvosok elkezdtek ugyanazzal a passzív immunizálási módszerrel kísérletezni a kanyaró, a mumpsz, a gyermekbénulás és az influenza gyógyítására.

Az 1918-as, spanyol nátha néven ismert pandémiás járvány kitörésekor a vérplazmával kezelt betegek halálozási aránya a felére csökkent, de főként a megbetegedések kezdeti szakaszában bizonyult hatásosnak.
Az 1930-as években a már említett Dr. J. Roswell Gallagher és más orvosok is hatékonyan használták fel a már felgyógyult páciensek vérplazmáját kanyaró ellen.
Később, az 1940-es és 1950-es évekre az antibiotikumok és a védőoltások kezdték felváltani a vérplazma beadásának módszerét a fertőző betegségek kezelésében, ám az 1951-53-as koreai háború idején ismét hasznosnak bizonyult.

A katonák között több ezer embert sújtott egy vérzéses láz, az úgynevezett hantavírus. Mivel a katonai orvosoknak nem állt rendelkezésére más kezelési lehetőség, ezért a vérplazmás passzív immunizálási módszert választották, amivel számos bajtársuk életét mentették meg.
A vérplazma beadását bevetették már a MERS, a SARS, a H1N1 és az Ebola ellen is,
de a kutatók vegyes eredményeket kaptak.
Egyes így kezelt betegek felgyógyultak, másoknál pedig egyáltalán nem használt, és az orvosok nem értik egyelőre, hogy miért.
Ezek az új vírusok olyan közösségekben terjednek, ahol nincs természetes immunitás, nem áll rendelkezésre védőoltás, és még nincs hatékony vírusellenes kezelés
– magyarázta Warner Greene. – Az Ebola-járvány idején szintén a megfelelő semlegesítő antitestekkel sikerült gátat vetni a betegségnek.
Az új koronavírus okozta Covid-19 betegségből már kigyógyult páciensek vérében lévő antitestekkel kezelnék a súlyos állapotban lévő fertőzötteket is az amerikai kutatók is.
Többek között a Johns Hopkins Egyetem orvosai is megkezdték 2020 márciusában a teszteket, amihez a koronavírus-fertőzésből már felépült önkénteseket kerestek.
A frissen kigyógyult páciensektől származó szérum használata kőkorszaki módszer ugyan, de a történelem során többször bizonyítottan működött
– hangsúlyozta Arturo Casadevall immunológus, a Covid-19 vizsgálatok vezető kutatója. – Bár a plazmakészítmények nem helyettesíthetik a vakcinákat, de amíg nincsenek hatékony antivirális szereink és oltóanyagaink, addig ez a lehetőség életeket menthet.
Az még kérdés, hogy a passzív immunizálás mennyire válik be az új koronavírusos betegeknél. Ezért addig is lehetőség szerint maradjunk otthon, és kerüljük a túl sok kontaktust másokkal.












